Brucelóza
Brucelóza (dříve též vlnitá horečka, maltská horečka, Bangova choroba, infekční zmetání skotu) je celosvětově rozšířené, vysoce nakažlivé bakteriální onemocnění zvířat a člověka. Původcem jsou gramnegativní bakterie rodu Brucella. Název choroby, respektive jejího původce, je odvozen od jména Sira Davida Bruce, jenž v roce 1887 poprvé onemocnění popsal u britských vojáků na Maltě.[1] Primárně jde o onemocnění přežvýkavců, prasat, psů a dalších zvířat. Člověk se může nakazit od infikovaných zvířat, nemoc se však mezi lidmi nepřenáší.[2][3] Brucelóza u lidí je nejčastěji způsobena druhem B. melitensis, který je rozšířen v oblasti Středozemního moře, Blízkého a Středního východu, Střední a Jižní Ameriky.[1] Krom přímého kontaktu s nemocným zvířetem je častým zdrojem infekce pro člověka též tepelně neošetřené mléko a výrobky z něj.[4]
| brucelóza | |
|---|---|
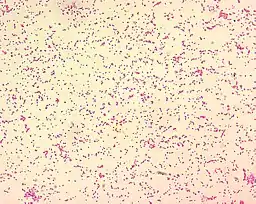 Gramnegativně zbarvené bakterie Brucella spp. pod mikroskopem (velikost bakterií na obrázku je 0,5–0,7 × 0,6–1,5 µm) | |
| Minimální inkubační doba | 5 d |
| Maximální inkubační doba | 5 měsíc |
| Některá data mohou pocházet z datové položky. | |
U zvířat se brucelóza projevuje především potraty u gravidních samic a záněty varlat, nadvarlat a ztrátou plodnosti samců. U lidí se jedná o multisystémové onemocnění (postihuje více orgánových soustav) charakterizované horečkou, chronickým průběhem a postižením různých orgánů. Diagnostika je založena především na sérologických metodách (Rose Bengal test, ELISA, komplement fixační reakce), případně na kultivaci původce. Lékem první volby u lidí jsou antibiotika rifampicin a doxycyklin. Preventivní opatření spočívají v důsledném sérologickém vyšetřování domácích zvířat a zamezení konzumace nepasterizovaného mléka a výrobků z něj vyrobených v oblastech s endemickým výskytem brucelózy.[1] V minulosti patřila brucelóza mezi kandidáty na výrobu biologických zbraní.[5]
Historie poznání

Minulost brucelózy je úzce spjata s oblastí Středozemního moře. V roce 1751 popsal britský armádní lékař případy chronické choroby s opakující se horečkou u vojáků na ostrově Menorca. Příznaky se nápadně podobaly nemoci, kterou již o 2000 let dříve popsal Hippokratés.[3] Na objasnění původu nemoci a jejím popisu se podíleli opět tři jiní britští vojenští lékaři působící na Maltě (odtud maltská horečka) během Krymské války. Prvním z nich byl J. A. Marston, jenž charakterizoval příznaky onemocnění na základě vlastní infekce. Nejvýznamnějšího objevu však dosáhl Dr. David Bruce, který v roce 1887 izoloval a popsal původce ze sleziny vojáků zemřelých na následky toho horečnatého onemocnění. Bakterii zařadil do rodu Micrococcus a pojmenoval jako Micrococcus melitensis.[3] Později byla bakterie přejmenována podle jejího objevitele na Brucella melitensis.[2] Deset let po objevu Dr. Bruce publikoval další britský lékař M. L. Hughes detailní popis klinických případů a patologických nálezů zjištěných u celkem 844 pacientů. Onemocnění pojmenoval jako vlnitá horečka dle charakteristického projevu nemoci u lidí. Ve stejné době izoloval dánský vědec Bernard Bang bakterii (sám původce pojmenoval jako Bacillus abortus, dnes je známá pod označením Brucella abortus) z placenty a potracených plodů u skotu. Odtud vzniklo označení Bangova nemoc u skotu. Teprve v roce 1917 bakterioložka Alice Evans zjistila, že původce abortů u skotu objevený Bangem a bakterie popsaná Brucem ve Středomoří jsou téměř identické a liší se pouze některými antigenními vlastnostmi.[3] Během 20. století byly postupně popsány další druhy brucel u jiných zvířat. V roce 1956 byl objeven druh B. ovis jako původce infekčního zánětu varlat u beranů. O rok později byla izolována B. neotomae z potkanů v pouštích Utahu v USA.[1] V roce 1966 byl odhalen druh B. canis jako původce hromadných infekčních potratů u psů.[6]
Původce
Brucelózu způsobují bakterie rodu Brucella. Jedná se o gramnegativní, tyčinkovité, aerobní, nesporulující bakterie, které se v hostitelském organismu vyskytují intracelulárně (uvnitř buněk).[3] V současné době je známo celkem osm druhů brucel, které se liší především primárním hostitelem. Taxonomie brucel je dosud stále nejasná a nevyřešená.[1] Na základě sekvenace genů ribozomální RNA se brucely řadí mezi alfaproteobakterie a mají blízký fylogenetický vztah k rodům Agrobacterium, Rickettsia, Rhizobium a Rhodobacter.[7] Grimont a kol. provedli analýzu DNA více než 51 kmenů brucel a ve své práci uvádějí, že jednotlivé druhy brucel jsou si natolik fylogeneticky blízké, že se jedná o jeden druh označovaný jako Brucella melitensis s řadou různých biovarů a kmenů.[8] Kvůli rozdílům v hostitelském spektru jednotlivých druhů a rozdílům v klinických projevech však nebyl tento koncept všeobecně přijat[1] a v běžné praxi se stále používá původní druhové označení.[2]
| Druh | Biovary | Hostitel | Patogenita pro člověka | Reference |
|---|---|---|---|---|
| B. abortus | 1–6, 9 | skot, bizon, velbloud, jak, buvol | vysoká | [1][3] |
| B. melitensis | 1–3 | ovce, koza, velbloud | vysoká | [1][3] |
| B. canis | pes a psovití | střední | [3] | |
| B. suis | 1–5 | prase (biovar 1–3), zajíc (biovar 2), sob arktický (biovar 4), volně žijící hlodavci (biovar 5) | vysoká | [1][3] |
| B. ovis | ovce | žádná | [3] | |
| B. neotomae | hlodavci | žádná | [3] | |
| B. pinnipediae | velryby, delfíni | neznámá | [9] | |
| B. cetaceae | tuleni | neznámá | [9] |
Rozšíření
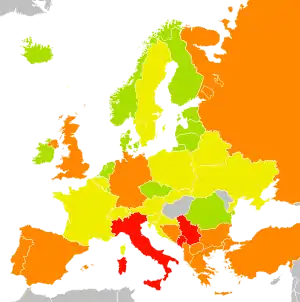
Brucelóza zvířat i lidí je rozšířena po celém světě, nicméně nejvýznamnější lokality výskytu nemoci jsou omezeny v několika endemických oblastech. Jedná se především o oblast Středozemního moře, Blízký a Střední východ, Střední a Jižní Amerika. Incidence brucelózy lidí je vždy spojována s výskytem pro člověka patogenních druhů brucel u zvířecí populace. Vysoké počty lidí nemocných brucelózou najdeme především v rozvojových zemí a zejména v zemědělských oblastech, kde je život lidí úzce spjat s hospodářskými zvířaty.[1] Zjištěné incidence brucelózy lidí v endemických oblastech kolísají od méně než 0,01 do více než 200 případů na 100 000 obyvatel ročně. Například v Jordánsku je hlášeno 33 případů brucelózy na 100 000 obyvatel za rok, v Kuvajtu dokonce 88 případů/100 000 obyvatel/rok. Naproti tomu v USA se pohybuje incidence kolem 0,04, což odpovídá zhruba 200 případů ročně po celých Spojených státech.[3] V EU bylo v roce 2004 hlášeno 1337 případů z celkem 21 členských zemí. Incidence brucelózy tedy činí ve státech Evropské Unie kolem 0,4 případů na 100 000 obyvatel za rok.[10]
Výskyt v Evropě
Nejvyšší incidence brucelózy u zvířat v Evropě jsou tradičně hlášeny z Balkánského poloostrova a obecně ze států kolem Středozemního moře. Například dle informací Světové organizace pro zdraví zvířat (mezinárodní zkratka OIE) byla nejvyšší incidence B. melitensis u domácích přežvýkavců za rok 2006 a 2007 hlášena z těchto států: Albánie, Bosna a Hercegovina, Řecko, Turecko, Portugalsko a Španělsko.[11] V Itálii byla rovněž v roce 2004 zjištěna přítomnost Brucella spp. v nezpracovaném kravském mléce. Je však třeba zdůraznit, že ne všechny členské země EU provádějí monitoring brucelózy v mléčných potravinách.[10] Vzhledem k rozsáhlým eradikačním programům probíhajících v řadě států byla brucelóza skotu (B. abortus), ovcí a koz (B. melitensis) či brucelóza prasat v některých zemích již zcela vymýcena. Tyto země si drží status zemí prostých nákazy a platí v nich přísná veterinární opatření. Brucelóza skotu je zcela eradikována např. ve Velké Británii, Švédsku, Dánsku, Maďarsku a dalších zemích Severní a Střední Evropy.[12]
|
|
Výskyt v Česku
Česká republika je, díky eradikačnímu programu nasazenému v Československu koncem 50. let 20. století,[14] prostá bovinní brucelózy od roku 1964[2] a od roku 1951 si drží status země prosté B. ovis a B. melitensis u ovcí a koz.[12] Jedinou formou brucelózy, jež se vyskytuje na území Česka, je tak brucelóza zajíců způsobená B. suis biovarem 2.[2] Brucelóza zajíců se vyskytuje v určitých přírodních endemických ohniscích. Jedná se především o oblasti Královéhradeckého kraje (Hradecko, Náchodsko, Rychnovsko), Ústeckého (okres Litoměřice) a Jihomoravského kraje (okresy Břeclav a Znojmo), ale i další lokality ČR.[15][16] Ve všech těchto oblastech jsou nařízena mimořádná veterinární opatření k zamezení šíření infekce a zabránění přenosu brucelózy na člověka či prasata. Součástí těchto opatření je výzva pro myslivce k opatrnému zacházení s uhynulými či ulovenými zajíci (používání rukavic a dezinfekčních prostředků) a zejména povinné sérologické vyšetření všech odlovených zajíců rychlou sklíčkovou aglutinací.[17]
V roce 2004 přiznala Evropská unie Česku status země prosté od brucelózy.
V roce 2019 zjistila nemocnice v Opavě brucelózu u čtyř Čechů, kteří se jí nakazili na dovolené v Arménii. Zdrojem nákazy mělo být tepelně neošetřené kozí mléko z horských chovů. Léčba proběhla pomocí cílených antibiotik.[18]
Výskyt v USA
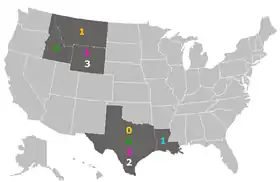

Zajímavou skutečností ve výskytu brucelózy je, že přestože ve většině vyspělých států byla brucelóza skotu (B. abortus) již eradikována, tak v některých státech USA se brucelóza skotu stále vyskytuje, a to i přes dlouhodobé a rozsáhlé eradikační programy. Jednou z hlavních příčin je endemický výskyt B. abortus u volně žijících zvířat, zejména bizonů (Bison bison) a jelenů wapiti (Cervus elaphus canadensis).
Ve Spojených státech funguje již několik let program na eliminaci brucelózy u skotu a prasat s názvem Cooperative State Federal Brucellosis Eradication Program. Díky tomuto programu je výskyt bovinní brucelózy hlášen už jen ze 6 států, přičemž prevalence v těchto státech nepřesahuje 0,25 %. Názorným příkladem efektivity tohoto ozdravovacího programu jsou ekonomické hodnoty. Roční ekonomické ztráty způsobené brucelózou (pokles mléčné produkce, potracená telata a selata) v USA, které činily v roce 1952 více než 400 miliónů dolarů, činí v současnosti pouze 1 milión USD ročně. Za rok 2007 a počátek roku 2008 byla B. abortus u domácího skotu hlášena pouze ze států Montana a Louisiana. Eradikační program je zaměřen krom sérologického monitoringu skotu a mléka, rovněž na volně žijící stáda bizonů a jelenů wapiti, kteří jsou hlavním zdrojem brucelózy pro domácí dobytek.[19]
Nejvýznamnější oblastí s endemickým výskytem B. abortus v USA je oblast Yellowstonského národního parku (YNP), který se nachází na území států Wyoming, Montana a Idaho. Uvádí se, že více než 50 % populace bizonů z YNP je pozitivní na brucelózu. Brucelóza bizonů představuje krom samotného ovlivnění zdraví bizoní populace také zdroj infekce pro domácí dobytek a nebezpečí infekce pro lovce, kteří ulovená zvířata zpracovávají. Proto se koncem 90. let 20. století přistoupilo k plošné vakcinaci bizonů v celém YNP za použití vakcíny původně vyvinuté pro skot.[20]
Výskyt v Číně
V čínském městě Lan-čou, kde se nachází biofarmaceutická továrna vyrábějící vakcíny proti zvířecí brucelóze, došlo roku 2020 v důsledku nedbalého zacházení s kontaminovaným odpadem k nakažení zaměstnanců firmy a studentů, kteří zde byli na stáži. Celkem onemocnělo 10 000 lidí, z nichž někteří byli hospitalizováni. Továrna výrobu vakcíny ukončila a postiženým přislíbila finanční kompenzace.[21]
Zdroje infekce, přenos a vnímavost k nemoci

Jednotlivé druhy brucel se vyskytují u svých typických rezervoárových hostitelů (viz tabulka výše), nicméně k infekci je vnímavé daleko širší spektrum hostitelů. B. melitensis, která se nachází u ovcí, koz a velbloudů, je přenosná na skot, člověka, psa ale i další druhy zvířat.[4] Podobně také hlavní původce brucelózy skotu – B. abortus – je přenosný ze skotu na psa, ze skotu na člověka, ale dokonce i ze psa na člověka. Bovinní brucelózou se psi infikují pojídáním plodových obalů krav a mumifikovaných telat, které najdou na zemi ve stájích skotu.[22]
Jak je patrné z tabulky, člověk je vnímavý k celkem čtyřem druhům brucel: B. melitensis, B. abortus, B. suis a B. canis.[23] Nejvíce virulentní pro člověka jsou druhy B. melitensis (biovary 1-3) a B. suis (biovary 1 a 3). B. abortus a B. canis způsobují obecně lehčí formu brucelózy, avšak i tyto druhy mohou vyvolat život ohrožující komplikace.[1] Uvádí se, že nejčastější příčinou brucelózy lidí na světě je B. melitensis. Ve státech v oblasti Středozemního moře jsou téměř všechny případy brucelózy lidí způsobeny právě druhem B. melitensis. Například při jedné studii ve Španělsku bylo zjištěno, že u celkem 2107 pacientů s diagnostikovanou brucelózou byl v 98 % původcem B. melitensis. I přes fakt, že B. abortus je hojně rozšířena po celém světě, je daleko méně častějším původcem onemocnění lidí.[4]
Člověk se může nakazit pouze od zvířat, mezi lidmi se nemoc prakticky nepřenáší.[3] Naproti tomu Světová zdravotnická organizace (WHO) uvádí, že přenos z člověka na člověka je možný, avšak extrémně vzácný. Dochází k němu pouze při velmi blízkém kontaktu s nemocnou osobou nebo pohlavním stykem.[4] Hlavní způsob přenosu infekce u lidí je přímý kontakt s infikovanými zvířaty a požitím kontaminované potravy z nemocných zvířat. Největšímu riziku infekce jsou vystaveni lidé pracující se zvířaty – chovatelé, veterináři, pracovníci jatek.[2][3] Zdrojem infekce jsou všechny sekrety (mléko) a exkrety (moč, trus) infikovaných zvířat, jakož i jejich orgány a svalovina.

Nejvíce bakterií Brucella spp. obsahuje plodová voda a plodové obaly infikovaných samic zvířat. Brucelóza se přenáší rovněž i vzduchem ve formě aerosolu, poraněnou kůží a všemi sliznicemi (spojivka). Práce s brucelami v prostředí mikrobiologických laboratořích je tudíž značně riziková a podíl infekcí laboratorních pracovníků představuje zhruba 2 % ze všech případů onemocnění brucelózou u lidí.[24] Brucelóza představuje jedno z nebezpečných alimentárních onemocnění, kdy k infekci dochází konzumací mléka a mléčných výrobků z nepasterizovaného mléka.[3] Velmi rizikovými výrobky je máslo, zmrzlina a měkké sýry připravené z tepelně neošetřeného mléka ovcí, koz, skotu nebo velbloudů. Právě měkké sýry z nepasterizovaného mléka jsou častým zdrojem infekce ve Středomoří a na Středním Východě. Při technologickém zpracování měkkých sýrů (např. balkánský sýr) dochází ke zkoncentrování brucel v sýru a ty pak vydrží uvnitř sýru infekceschopné po dobu několika měsíců. Ostatní mléčné výrobky jako jsou tvrdé sýry, kysané mléčné výrobky představují daleko nižší riziko, jelikož bakterie nepřežívají proces fermentace. Svalovina nemocných zvířat obsahuje pouze nízké počty bakterií a nepředstavuje riziko pro člověka. Navíc málokteré masné výrobky se konzumují syrové. Určité riziko mohou představovat orgány a krev z nemocných zvířat, neboť v některých zemích je zvykem připravovat pokrmy ze syrových jater nebo přimíchávat krev do mléka.[4]
U zvířat dochází k přenosu přímým kontaktem s infikovaným zvířetem. Infekce je přenosná z matky na plod. Významným epizootologickým faktorem brucelózy zvířat je i fakt, že je pohlavně přenosná. Plemenní býci, kanci, berani ale i psi mohou vylučovat brucely ve svém semeni po celý život a jsou tak nebezpečným zdrojem infekce. Z těchto důvodů je na místě pečlivé vyšetřování zvířecích samců určených k plemenitbě.
Patogeneze
Brucely vstupují do organismu poraněnou kůží, spojivkou, respiračním traktem či alimentární cestou (ústy) přes sliznice trávicího ústrojí.[3] Bakterie Brucella spp. jsou po proniknutí do organismu pohlceny fagocytujícími buňkami, zejména makrofágy a neutrofily.[1] Lymfatickými cestami jsou zaneseny do mízních uzlin či lymfatických buněk jater, sleziny, kde dochází k primárnímu pomnožení. Poté dochází k dalšímu šíření bakterií po těle pomocí krve – dochází k tzv. bakteriémii.[2] Brucely jsou schopné dlouhodobě přežívat a množit v buňkách monocytů, makrofágů v různých orgánových systémech, přičemž schopnost intracelulárního přežívání je umožněna řadou faktorů virulence. Brucely zabraňují uvnitř makrofágu fúzi fagozómu s lyzozomem a tím jsou schopné ve fagozómu přežívat a dál se replikovat.[25] Predilekčním místem dalšího množení bývá placenta a plodové obaly březích samic, případně tkáň varlat u samců.[2] Z imunitních obranných mechanismů se uplatňuje buňkami zprostředkovaná imunita typu Th-1.[1] Hlavním faktorem virulence brucel je lipopolysacharidový antigen označovaný jako S-LPS (z anglického smooth lipopolysacharide), který je zodpovědný za invazi bakterií do buněk, jejich přežívání a zároveň jsou proti tomuto antigenu imunitním systémem hostitele produkovány specifické protilátky. Proto se také S-LPS izolovaný z buněk brucel používá v imunodiagnostice.[26]
Klinické příznaky
Brucelóza u lidí je multifunkčním onemocněním zasahujícím více orgánových systémů, a proto klinická manifestace nemoci je velmi variabilní. Příznakem s nejvyšší četností u nemocných brucelózou je dlouhodobá horečka, která je zjišťována u více než 93 % pacientů.[4] U zvířat patří mezi nejčetnější projevy brucelózy aborty u samic a záněty varlat a nadvarlat u samců.[2]

U lidí
Inkubační doba je dlouhá a trvá obyčejně od 1 až do 8 týdnů.[2] Onemocnění je multisystémové a může postihnout prakticky všechny orgány. Brucelóza mívá zpravidla chronický průběh, mortalita u lidí se pohybuje do 5 %. Fatální infekce jsou důsledkem sekundárních komplikací, nejčastěji endokarditidy.[5] Pro člověka je nejvíce virulentní B. melitensis, po ní pak B. suis biotyp 3 a B. abortus.[2] Mezi hlavní symptomy brucelózy patří horečka, celková slabost, malátnost, nevolnost, nadměrné pocení či nechutenství. Horečka, patřící mezi nejfrekventovanější klinické příznaky brucelózy, bývá kolísavá a přerušovaná (ve vlnách – odtud vlnitá horečka). Při postižení pohybového aparátu pacienti pociťují bolesti svalů a kloubů příznačné pro artritidy, záněty šlach a šlachových pochev. Z neuropsychických symptomů se mohou vyskytovat bolesti hlavy, únava a deprese. Z dalších příznaků jmenujme bolesti břicha, průjem či zvracení. U postižení nervového aparátu se vyskytuje u pacientů závrať, retence (zadržení) moči, přechodné ochrnutí končetin. Při klinickém vyšetření bývá nejčastěji diagnostikována hepatosplenomegalie (patologické zvětšení jater a sleziny) či bradykardie (zpomalená srdeční činnost).[5] Infekce pohlavního ustrojí vede u mužů k zánětům varlat a může způsobit trvalou neplodnost. Infekce těhotných žen mohou vést k předčasným porodům, potratům, postižení narozených dětí či úmrtnosti novorozenců,[27] není však jasné, zda by brucelóza u žen způsobovala potraty častěji než jiné patogenní bakterie.[3]
U zvířat

Rovněž u zvířat má brucelóza chronický průběh. Infekce mohou probíhat často subklinicky (bez příznaků) a aborty jsou často jediným příznakem onemocnění ve stádě.
U skotu dochází k potratům v kterémkoliv stádiu gravidity. U býků se onemocnění manifestuje sporadicky a většinou ve formě zánětu varlat a nadvarlat. Infikovaní býci jsou zdrojem infekce pro připouštěné krávy a navíc mohou být neplodní. Z epizootologického hlediska je bezpříznakové nosičství infekce u býků tou nejnebezpečnější formou nemoci. U obou pohlaví se mohou objevit artritidy, záněty šlachových pochev a podkožní záněty. U ovcí a koz se brucelóza projevuje potraty mezi 3. až 5. měsícem gravidity. Berany postihuje zánět varlat a nadvarlat. U prasnic dochází k abortům mezi 4. až 12. týdnu gravidity. U kanců se může vyskytovat zánět varlat a nadvarlat. U zajíců, jež jsou vnímaví k prasečí B. suis, se brucelóza manifestuje krom abortů také poševním výtokem, zánětem varlat a nekrózami na pohlavních orgánech.[2] U psů dochází v počáteční fázi infekce B. canis k přechodnému zvětšení mízních uzlin, zvýšení teploty se zjišťuje sporadicky. Typický je abort v intervalu 45.–49. dne březosti, je však možný během celé gravidity. Pohlavní cyklus nebývá u fen narušen. U psů se mohou objevit otoky (někdy i bolestivé) varlat, kůže v oblasti šourku vykazuje příznaky dermatitidy. Kloubní postižení či postižení nervového aparátu bývá pozorováno jen výjimečně.[28]
Diagnostika
Jako u většiny chorob diagnostika brucelózy je založena na kombinaci anamnézy, klinického vyšetření a laboratorního vyšetření. Z laboratorních metod dominuje jak u lidí, tak ve veterinární oblasti sérologická diagnostika založená na průkazu specifických protilátek. Při pozitivním sérologickém vyšetření se infekce konfirmuje kultivací původce nebo PCR.[4][29]
U lidí
Diagnostika brucelózy člověka je založena na detailním klinickém vyšetření (hematologické, biochemické, ultrasonografické, rentgenologické vyšetření apod.) v kombinaci s laboratorní diagnostikou původce. Podezření na brucelózu vychází prvně z anamnestických údajů od pacienta.[1] Hlavními příznaky jsou dlouhotrvající opakující se horečka, celková slabost, bolesti svalů a kloubů. Důležitým prvkem v anamnéze je i zda pacient navštívil v nedávné době zemi s endemickým výskytem brucelózy, kde mohl přijít do kontaktu s nemocnými zvířaty či konzumovat mléko a mléčné výrobky z nepasterizovaného mléka. V zemích, kde se brucelóza vyskytuje u zvířat, je nutno zohlednit i povolání vyšetřovaného pacienta. Zemědělci, chovatelé dobytka a pracovníci jatek jsou totiž vystaveni mnohem vyššímu riziku infekce než ostatní populace.[4]
Při klinickém vyšetření pacienta s brucelózou jsou nejčastěji zjištěny: hepatosplenomegalie (nebo jen zvětšení sleziny či zvětšení jater samostatně), anémie, zvětšení mízních uzlin, endokarditida, spondylitida, abscesy na játrech či slezině, pneumonie, bronchitida, meningitida, u mužů zánět varlat a nadvarlat, záněty močových cest, kožní změny atd.[23] Rozhodujícím faktorem při stanovení definitivní diagnózy je však laboratorní izolace a určení původce.
Brucely se diagnostikují klasickou kultivací bakterií na agarech a jejich barvením, sérologicky a v posledních letech i molekulárními metodami.[1] Bakterie Brucella spp. se izolují a kultivují nejčastěji ze vzorků krve. Kromě běžných krevních agarů lze brucely kultivovat i na specifických půdách jako je Farrellovo médium. Kultivace probíhá při teplotě 37 °C v atmosféře 5 % CO2. Zcela dominantní úlohu v laboratorní diagnostice hrají sérologické metody, kdy se zjišťuje přítomnost specifických protilátek proti brucelovému antigenu. Mezi nejpoužívanější patří metody založené na aglutinaci (Rose Bengal test, pomalá zkumavková aglutinace, Coombsův test), reakci vazby komplementu (komplement fixační test) či enzymatické reakci (ELISA). Při těchto metodách se připravují lipopolysacharidové (S-LPS, viz Kapitola Patogeneze) antigeny, kterými se detekují protilátky z vyšetřovaného lidského séra. Problémem je, že takovýto S-LPS antigen obsahuje epitopy společné i pro jiné bakterie a může tedy docházet ke zkříženým reakcím např. s bakteriemi Yersinia enterocolitica O:9 nebo Escherichia coli O:159. Obezřetná interpretace pozitivních výsledků testu je tedy na místě a pro potvrzení je vždy nutné provést jiný sérologický test nebo kultivaci.[4] V posledních letech byla publikována řada studií zabývajících se diagnostikou brucelózy pomocí metod molekulární biologie.[30][31][32][33] Jde především o detekci brucelové DNA z krve pacienta pomocí klasické „end point PCR“. Nejnovější práce referují i o použití Real-time PCR k detekci Brucella spp.[34][35] Výhodou těchto metod je vysoká citlivost, přesnost, rychlost a v neposlední řadě i možnost druhového rozlišení, tedy zda se jedná o B. melitensis či B. abortus.
U zvířat
V případě hospodářských zvířat se diagnostika soustřeďuje na laboratorní určení původce, neboť klinické příznaky nemusí být vždy zjevné.[12] Podobně jako v humánním lékařství je i u zvířat nejdůležitější sérologické vyšetření. OIE doporučuje k diagnostice brucelózy tyto sérologické metody: Rose Bengal test, komplement fixační reakce, ELISA (nepřímá nebo kompetitivní) a test fluorescenční polarizace. Pro detekci brucelózy ve vyšetřovaném mléce OIE doporučuje kroužkový test mléka (aglutinace ve zkumavce) nebo nepřímou ELISA metodu.[29] Nejčastěji se ze sérologických metod uplatňují ve světě i v Česku testy založené na principu aglutinace a to zejména kvůli jejich nízké ceně a rychlosti provedení. Obsahuje-li testované sérum specifické protilátky proti Brucella spp. dojde po přidání antigenu k vytvoření aglutinace (okem pozorovatelný zákal či vločky). V České republice se musí povinně sérologicky vyšetřovat všichni býci, berani, kozli a kanci určení k plemenitbě. Dále se musí vyšetřit každá samice u skotu, ovcí a koz, prasat, která potratila.[36] K vyšetření se odebírají vzorky plodové vody, plodové obaly nebo mrtvý plod. Vyšetřují se rovněž odlovení zajíci a to rychlou sklíčkovou aglutinací. Molekulární metody ve veterinární oblasti se v případě brucelózy z ekonomických důvodů zatím intenzivně nepoužívají.[37]
Terapie
Léčba brucelózy u lidí je vzhledem k širokému spektru projevů nemoci a častému rozvoji komplikací poměrně složitá a názory na ni se různí. Základ terapie představuje podávání antibiotik podporované dle potřeby symptomatologickou léčbou. Světová zdravotnická organizace (WHO) doporučuje k terapii brucelózy dospělých antibiotikum rifampicin (600 až 900 mg) a doxycyklin (100 mg) dvakrát denně minimálně po dobu šesti týdnů.[1]
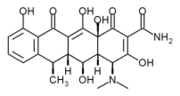
Pro lepší prevenci znovuvzplanutí nemoci se doporučuje 100 mg doxycyklinu perorálně po dobu 6 týdnů v kombinaci s intramuskulární aplikací streptomycinu (1 gram na osobu a den) denně po dobu 2 až 3 týdnů. Místo streptomycinu lze rovněž použít gentamicin.[5] Jako alternativní antibiotickou terapii lze použít chinolony, například kombinaci ciprofloxacinu s ofloxacinem.[1] U dětí do 8 let jsou lékem první volby rifampicin spolu s trimetoprim-sulfametoxazolem podávané perorálně po dobu 6 týdnů.[5] V případě vzniku cévních komplikací (endokarditidy, chlopňové vady) je nutno provést chirurgické ošetření na specializovaném kardiovaskulárním pracovišti.
Terapie všech hospodářských zvířat a volně žijících zvířat se neprovádí, ba je dokonce ve většině států zakázána. Nemocná zvířata jsou utracena.[38] U psů je terapie povolena, ale obvykle je neúspěšná a dochází k návratu klinických příznaků. Je doporučována kastrace nemocných fen i psů, všichni sérologicky pozitivní psi musí být vyřazeni z chovu. V terapii se uplatňují kombinace vysokých dávek aminoglykosidů a tetracyklinů.[39] Jiní autoři uvádějí úspěšnou léčbu brucelózy psů s použitím antibiotika enrofloxacinu.[40] Další doporučují eutanazii nemocných psů vzhledem k možnosti přenosu nákazy na další psy nebo na člověka. B. canis byla totiž prokázána v tkáních psů týdny, ba dokonce i měsíce po léčbě.[28]
Prevence
Prevence brucelózy u lidí je klíčově závislá na eradikačních programech a tlumení nemoci u hospodářských zvířat, jakož i na dodržování veterinárně-hygienických zásad, neboť neexistuje žádná komerční bezpečná vakcína s vysokou ochranou před infekcí. V minulosti byly používány oslabené živé vakcíny proti B. abortus v Sovětském Svazu a Číně. Jejich účinnost byla však omezená a existovala možnost propuknutí onemocnění u vakcinovaného člověka z vakcinovaného kmene.[12] U zvířat je situace s očkováním lepší, nicméně v řadě států je vakcinace proti brucelóze zakázána z důvodu komplikace sérologické diagnostiky.[2] U skotu se v některých zemích používají živé oslabené vakcíny B. abortus kmen 19 nebo kmen RB51. Proti B. melitensis existují vakcíny Rev 1 nebo mutantní pur E.[12] Preventivní opatření v rámci České republiky tkví především v zamezení zavlečení původce z jiných států, důsledném dodržování veterinárně-hygienických předpisů, pravidelném sérologickém monitoringu u skotu, prasat, ovcí, koz a zajíců, jakož i preventivním sérologickém vyšetřování vzorků mléka dodávaných do mlékáren. V rámci mlékárenských podniků je důležitá kontrola pasterizace mléka. Pokud jde o prevenci jedince, doporučuje se nekonzumovat nepasterizované mléko ani výrobky z něj ve státech s endemickým výskytem brucelózy. V turisticky preferovaných zemí jako třeba Řecko, Španělsko, Malta či Tunisko je tedy rizikové konzumovat nepasterizované či nepřevařené ovčí, kozí, velbloudí mléko a mléčné výrobky z tamních venkovských domácích chovů a farem.[2]
Brucelóza jako biologická zbraň
Vzhledem k snadnému přenosu brucel vzduchem pomocí aerosolu patřila brucelóza, respektive samotní původci, a hypoteticky stále patří mezi kandidáty na biologickou zbraň.[3] Nevýhodou je však dlouhá inkubační doba nemoci.[2] V USA začal vývoj biologické zbraně s použitím kmenů B. suis v roce 1942. Během let 1944–1945 byla tato biologická zbraň poprvé testována na zvířatech. Následně byly americkou armádou vyráběny bomby obsahující B. suis pro americké letectvo v Arkansasu. Teprve v roce 1967 zastavila americká vláda vývoj a používání těchto biologických zbraní.[5] Ačkoliv bomby s brucelami nebyly nikdy použity, patří patogenní kmeny Brucella spp. stále mezi kandidáty na biologickou zbraň.[3]
Odkazy
Reference
- MANTUR, B. G.; AMARNATH, S. K.; SHINDE, R. S. Review of clinical and laboratory features of human brucellosis. Indian J Med Microbiol. Červenec 2007, roč. 25, čís. 3, s. 188–202. PMID 17901634. (anglicky)
- SEDLÁK, K.; TOMŠÍČKOVÁ, M. Nebezpečné infekce zvířat a člověka. Praha: Nakladatelství Scientia, 2006. 167 s. ISBN 80-86960-07-2.
- HOOVER, D. L.; FRIEDLANDER, A. M. Medical Aspects of Chemical and Biological Warfare, Chapter 25. Washington, DC: Office of The Surgeon General, Department of the Army, United States of America, 1997. Dostupné online.
- Brucellosis in humans and animals. [online]. Geneve: WHO, 2005 [cit. 2008-06-26]. Dostupné online. (anglicky)
- Wafa Al-Nassir. eMedicine: Brucellosis [online]. Omaha, Nebraska: WebMD, rev. 2006-06-18 [cit. 2008-04-25]. Dostupné online. (anglicky)
- Morisset R., Spink W. W. Epidemic canine brucellosis due to a new species, brucella canis. Lancet. 1969, roč. 2, čís. 7628, s. 1000–1002. PMID 4186949.
- MORENO, E.; STACKEBRANDT, E.; DORSCH, M. et al. Brucella abortus 16S rRNA and lipid A reveal a phylogenetic relationship with members of the alpha-2 subdivision of the class Proteobacteria. J Bacteriol. Červenec 1990, roč. 172, čís. 7, s. 3569–3576. Dostupné online. PMID 2113907. (anglicky)
- GRIMONT, F.; VERGER, J. M. et al. Molecular typing of Brucella with cloned DNA probes. Res Microbiol. Leden 1992, roč. 143, čís. 1, s. 55–65. Dostupné online. PMID 1641513. (anglicky)
- GODFROID J, J.; CLOECKAERT, A.; LIAUTARD, J. P. From the discovery of the Malta fever's agent to the discovery of a marine mammal reservoir, brucellosis has continuously been a re-emerging zoonosis. Vet Res. Květen-červen 2005, roč. 36, čís. 3, s. 313–326. PMID 15845228. (anglicky)
- Bardoň J. Monitoring gramnegativních bakterií vyvolávajících alimentární infekce [online]. [cit. 2008-04-25]. Dostupné v archivu pořízeném dne 2014-07-15.
- Detailed country (ies) disease incidence [online]. [cit. 2008-05-29]. Dostupné v archivu pořízeném dne 2008-02-07. (anglicky)
- CORBEL, M. J. Brucellosis: an Overview. Emerg Infect Dis. 1997, roč. 3, čís. 2, s. 213–221. Dostupné v archivu pořízeném dne 2008-04-06. PMID 9204307. (anglicky)
- OIE, WAHID Interface, Detailed countries disease incidence: Brucella melitensis in Europe (2006 – 2007) [online]. [cit. 2008-07-21]. Dostupné v archivu pořízeném dne 2008-04-28. (anglicky)
- ČLS J.E.P. - Článek. nts.prolekare.cz [online]. [cit. 2018-02-03]. Dostupné online.
- Na východě Čech se rozšířila nemoc zajíců brucelóza [online]. [cit. 2008-05-27]. Dostupné online.[nedostupný zdroj]
- Nákazová situace brucelózy v chovech zvěře leden 2007 [online]. [cit. 2008-05-27]. Dostupné v archivu pořízeném dne 2008-06-07.
- Mimořádná veterinární opatření vydaná KVS pro Ústecký kraj při výskytu a k zamezení šíření nebezpečné nákazy – brucelózy zajíců [online]. [cit. 2008-05-27]. Dostupné online.[nedostupný zdroj]
- Brucelóza po 60 letech v Česku. Turisté se v Arménii nakazili z mléka. iDNES.cz [online]. 2019-03-19 [cit. 2019-03-19]. Dostupné online.
- Facts about brucellosis [online]. USDA [cit. 2008-05-22]. Dostupné online. (anglicky)
- Brucellosis and Yellowstone Bison [online]. USDA [cit. 2008-05-22]. Dostupné v archivu pořízeném dne 2010-12-05. (anglicky)
- Lucie Stibůrková, Čína hlásí únik nebezpečných bakterií brucelózy. Zjistila prvních deset tisíc nakažených, Tajemná Asie, 22.12.2020
- BAEK, B. K.; LIM, C. W.; RAHMAN, M. S. Brucella abortus infection in indigenous Korean dogs. Can J Vet Res. Říjen 2003, roč. 67, čís. 4, s. 312–314. Dostupné online. PMID 14620870. (anglicky)
- SAURET, J. M.; VILISSOVA, N. Human brucellosis. J Am Board Fam Pract. Září-říjen 2002, roč. 15, čís. 5, s. 401–406. Dostupné online. PMID 12350062. (anglicky)
- YAGUPSKY, P.; BARON, E. J. Laboratory exposures to brucellae and implications for bioterrorism. Emerg Infect Dis. Srpen 2005, roč. 11, čís. 8, s. 1180–1185. Dostupné v archivu pořízeném dne 2008-10-18. PMID 16102304. (anglicky)
- HARMON, B. G.; ADAMS, L. G.; FREY, M. Survival of rough and smooth strains of Brucella abortus in bovine mammary gland macrophages. Am J Vet Res. Červenec 1988, roč. 49, čís. 7, s. 1092–1097. Dostupné online. PMID 3138931. (anglicky)
- CARDOSO, P. G.; MACEDO, G. C.; AZEVEDO, V. et al. Brucella spp noncanonical LPS: structure, biosynthesis, and interaction with host immune system. Microb Cell Fact. Březen 2006, roč. 5. Dostupné online. PMID 16556309. (anglicky)
- Brucellosis in pregnancy: clinical aspects and obstetric outcomes. International Journal of Infectious Diseases. 2015-09-01, roč. 38, s. 95–100. Dostupné online [cit. 2018-02-03]. ISSN 1201-9712. DOI 10.1016/j.ijid.2015.06.027. (anglicky)
- POSPÍŠIL, Z.; SVOBODA, M. et al. Infekční nemoci psa a kočky. Brno: ČAVLMZ, 1999. 504 s.
- Manual of Diagnostic Tests and Vaccines for Terrestrial Animals 2004 [online]. Paris: OIE, 2004, rev. 2006-11-21 [cit. 2008-06-26]. Dostupné v archivu pořízeném dne 2008-05-15. (anglicky)
- ELFAKI, M. G.; UZ-ZAMAN, T.; AL-HOKAIL, A. A. Detection of Brucella DNA in sera from patients with brucellosis by polymerase chain reaction. Diagn Microbiol Infect Dis. Září 2005, roč. 53, čís. 1, s. 1–7. PMID 16054326. (anglicky)
- BADDOUR, M. M.; ALKHALIFA, D. H. Evaluation of three polymerase chain reaction techniques for detection of Brucella DNA in peripheral human blood. Can J Microbiol. Květen 2008, roč. 54, čís. 5, s. 352–357. PMID 18449219. (anglicky)
- IMAOKA K, K.; KIMURA, M.; SUZUKI, M. Simultaneous detection of the genus Brucella by combinatorial PCR. Jpn J Infect Dis. Květen 2007, roč. 60, čís. 2–3, s. 137–139. PMID 17515651. (anglicky)
- MITKA, S.; ANETAKIS, C.; SOULIOU, E. Evaluation of different PCR assays for early detection of acute and relapsing brucellosis in humans in comparison with conventional methods. J Clin Microbiol. 2007 Apr;45(4):1211-8. Duben 2007, roč. 45, čís. 4, s. 1211–1218. PMID 17267626. (anglicky)
- NAVARRO-MARTÍNEZ, A.; NAVARRO, E.; CASTAÑO, M. J. Rapid diagnosis of human brucellosis by quantitative real-time PCR: a case report of brucellar spondylitis. J Clin Microbiol. Leden 2008, roč. 46, čís. 1, s. 385–387. PMID 17977995. (anglicky)
- QUEIPO-ORTUÑO, M. I.; TENA, F.; COLMENERO, J. D. Comparison of seven commercial DNA extraction kits for the recovery of Brucella DNA from spiked human serum samples using real-time PCR. Eur J Clin Microbiol Infect Dis. Únor 2008, roč. 27, čís. 2, s. 109–114. PMID 17973130. (anglicky)
- Metodika kontroly zdraví zvířat a nařízené vakcinace na rok 2008 [online]. [cit. 2008-04-25]. Dostupné online. (česky)[nedostupný zdroj]
- SERRA, V.; VIÑAS, M. Laboratory diagnosis of brucellosis in a rural endemic area in northeastern Spain. Int Microbiol. Březen 2004, roč. 7, čís. 1, s. 53–58. Dostupné online. PMID 15179607. (anglicky) Archivováno 3. 3. 2007 na Wayback Machine
- Zákon č. 166/1999 Sb. ve znění pozdějších předpisů [online]. [cit. 2008-06-10]. Dostupné online.[nedostupný zdroj]
- Canine Brucellosis [online]. [cit. 2008-06-10]. Dostupné online. (anglicky)[nedostupný zdroj]
- WANKE, M. M.; DELPINO, M. V.; BALDI, P. C. Use of enrofloxacin in the treatment of canine brucellosis in a dog kennel (clinical trial). Theriogenology. Říjen 2006, roč. 66, čís. 6–7, s. 1573–1578. PMID 16476476. (anglicky)
Literatura
- SEDLÁK, K.; TOMŠÍČKOVÁ, M. Nebezpečné infekce zvířat a člověka. Praha: Nakladatelství Scientia, 2006. 167 s. ISBN 80-86960-07-2.
- HOOVER, D. L.; FRIEDLANDER, A. M. Medical Aspects of Chemical and Biological Warfare, Chapter 25. Washington, DC: Office of The Surgeon General, Department of the Army, United States of America, 1997. Dostupné online.
- Wafa Al-Nassir. eMedicine: Brucellosis [online]. Omaha, Nebraska: WebMD, rev. 2006-06-18 [cit. 2008-04-25]. Dostupné online. (anglicky)
- MANTUR, B. G.; AMARNATH, S. K.; SHINDE, R. S. Review of clinical and laboratory features of human brucellosis. Indian J Med Microbiol. Červenec 2007, roč. 25, čís. 3, s. 188–202. PMID 17901634. (anglicky)
Externí odkazy
 Obrázky, zvuky či videa k tématu brucelóza na Wikimedia Commons
Obrázky, zvuky či videa k tématu brucelóza na Wikimedia Commons  Slovníkové heslo brucelóza ve Wikislovníku
Slovníkové heslo brucelóza ve Wikislovníku
Česky
Anglicky
- e-medicine: Brucellosis
- Unites States Department of Agriculture: Brucellosis Disease Information
- Review of clinical and laboratory features of human Brucellosis
Přečtěte si prosím pokyny pro využití článků o zdravotnictví.