Fibrilace síní
Fibrilace síní je srdeční arytmie, jejímž podkladem je kroužení elektrických vzruchů v obou srdečních předsíních po měnících se okruzích. Důsledkem jsou chaotické, nepravidelné stahy svalových vláken a tím pádem ztráta koordinované činnosti srdečních předsíní, tedy i ztráta jejich čerpací funkce. Krev ze srdečních předsíní do komor proudí při otevřené mitrální chlopni a trikuspidální chlopni pasivně po tlakovém gradientu bez aktivního příspěvku síňového stahu. Na srdeční komory se vzruch šíří nepravidelně převodním systémem[1] (atrioventrikulárním uzlem). U jinak zdravého převodního systému pak dochází k nepravidelné, většinou rychlé srdeční akci.[2]
| Fibrilace síní | |
|---|---|
| Klasifikace | |
| MKN-10 | I48 |
| Klinický obraz | |
| Průběh | záchvatovitý či chronický |
| Postižený systém | srdce |
| Některá data mohou pocházet z datové položky. | |
Výskyt
Je nejčastější významnou srdeční arytmií. Její výskyt stoupá s věkem nemocného – mezi 60 a 70 lety se objevuje v některé své formě u 5 % lidí, u pacientů nad 80 let již u více než 10 % populace.[3]
Výskyt fibrilace síní má v posledních letech až desetiletích vzestupnou tendenci. Podle hospitalizačního registru pacientů v USA došlo v období mezi lety 1985 a 1999 k dvojnásobnému až trojnásobnému zvýšení hospitalizace pro fibrilaci síní.[4] Je pravděpodobné, že stoupající výskyt souvisí se stárnutím populace a delším přežíváním pacientů se srdečními nemocemi.
Příčiny
Rozlišuje se idiopatická fibrilace síní, která není spojena se zjevným srdečním onemocněním ani jinými známými vyvolávajícími faktory. Tato se vyskytuje u jinak zdravých, mladších osob, celkem tvoří asi 10 % všech případů fibrilace síní.[5] Rodinný výskyt u části těchto nemocných ukazuje na možné genetické příčiny.[6]
Častěji se fibrilace síní vyskytuje u osob se srdečními nemocemi, zejména těmi, které vedou ke zvětšení objemu levé srdeční předsíně, což bývá spojeno s změnou struktury její stěny, zejména zvýšením obsahu vaziva. Typicky to bývá u chlopenních vad či poruše funkce srdečních komor v důsledku zhoršeného prokrvení (ischemická choroba srdeční) či kardiomyopatiích.
Studie ukazují na zvýšené riziko výskytu této arytmie u nemocných s vysokým krevním tlakem, cukrovkou, obezitou, metabolickým syndromem či poruchami dýchání ve spánku (syndrom spánkové apnoe). Přesný mechanizmus vzniku fibrilace v souvislosti těmito nemocemi zatím není dořešen, ale i u těchto stavů dochází vesměs ke zvýšení objemu levé předsíně.
V menší části případů je fibrilace síní také projevem jiného onemocnění mimo srdce, například při nadměrné činnosti štítné žlázy (thyreotoxikóze), plicní embolii, závažnějších nemocích plic, těžkých celkových infekcích, nadměrném požívání alkoholu[7] či některých otravách.
Další část případů je zapříčiněna průchodem elektrickým proudem (častěji střídavým, kdy je větší šance "setkat se" s T fází) a minimum úderem blesku.
Klasifikace
Dělení je možné z celé řady hledisek, pro praxi důležité dělení podle příčiny (viz v této části článku) a dělení se podle časového průběhu[8]
- první dokumentovaná ataka fibrilace síní
- paroxysmální – přichází v záchvatech, které vznikají náhle, končí samovolně do sedmi dnů. Jinak v mezidobí srdce pracuje v normálním (sinusovém) rytmu
- perzistující – přichází také v záchvatech, ty ale trvají déle než sedm dní nebo je k jejich ukončení třeba lékařského zákroku.
- permanentní – trvale přítomna (srdce stále běží nepravidelně)
Příznaky a komplikace
- subjektivně vnímaná nepravidelnost tepu – většinou jako rychlé nepravidelné bušení srdce. Mnoho pacientů zejména u chronického průběhu však arytmii vůbec nevnímá, bývá pak i náhodným nálezem při vyšetření z jiného důvodu.
- projevy zhoršené čerpací schopnosti – rozvoj srdečního selhání, které se projeví obvykle dušností, případně celkovou slabostí, nevýkonností, případně až plicním edémem. Dochází k němu snadněji u srdce jinak nemocného (například při chlopenní vadě či ischemické chorobě srdeční). Sama dlouhodobě trvající fibrilace síní s rychlou srdeční frekvencí může vést k poškození funkce srdečního svalu (k tzv. tachykardické kardiomyopatii).
- projevy embolizace – v důsledku zpomaleného toku krve síněmi dochází ke snadnějšímu srážení krve zejména ve výběžku zvanému ouško síně. Odtud se může část sraženiny uvolnit a je krevním tokem zanesena do některé z tepen, zásobujících například mozek, končetiny či vnitřní orgány. To se projeví poruchou prokrvení v oblasti zásobené příslušnou ucpanou cévou – nejčastěji jako cévní mozková příhoda či náhlý uzávěr končetinové tepny.
Diagnostika
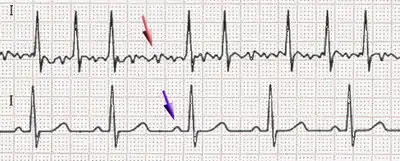
Základem pro rozpoznání arytmie je EKG křivka[9]. Typické na ní je chybění P-vlna|P-vln (které odpovídají normální aktivitě předsíní), jež jsou nahrazeny nepravidelnými fibrilačními vlnkami, a nepravidelně se objevující QRS komplexy, které odpovídají aktivitě srdečních komor.[10] Při dostatečné zkušenosti vyšetřujícího lze s velkou pravděpodobností vyslovit podezření na fibrilaci síní již klinickým vyšetřením – poslechem srdečních ozev, pohmatem pulzací tepen a měřením krevního tlaku, kdy je typický zcela nepravidelný různě plněný puls.
K průkazu záchvatovité formy fibrilace síní se používá dlouhodobější monitorování EKG. Nejčastěji jde o 24hodinové monitorování (tzv. EKG Holter), kdy má nemocný nalepené elektrody na hrudníku a snímání je prováděno „krabičkou“ zavěšenou u pasu. Existují také záznamové systémy, které si nemocný přikládá jen v době potíží či implantabilní záznamníky, které se zašijí z malého řezu pod kůži a dovolují monitorování až po dobu tří let. Tyto jsou vhodné zejména u pacientů s řídkým výskytem arytmie.
Součástí vyšetření zejména u osob s prvně zachycenou arytmií je ultrazvuk srdce, který umožní posoudit strukturální změny na srdci, například chlopenní vady, rozšíření předsíní či poruchu funkce srdečních komor, které bývají častěji spojeny s fibrilací síní. Přesnější zhodnocení včetně průkazu krevních sraženin v předsíních umožní jícnová echokardiografie, kdy se ultrazvuková sonda zavádí do jícnu a je v těsné blízkosti srdečních předsíní. Laboratorní vyšetření krevního vzorku umožní vyloučit thyreotoxikózu – nadprodukci hormonů štítné žlázy, která také bývá možnou příčinou fibrilace síní.
Léčba
Léčba fibrilace síní především záleží na formě onemocnění (paroxyzmální, perzistující, permanentní) , jejím trvání, případném vyvolávajícím stavu a doprovázejících onemocněních a eventuálních komplikacích arytmie. Na prvním místě je nutno zvážit, zde je fibrilace síní projevem jiného akutního léčitelného onemocnění a začít léčit tuto základní nemoc.
V ostatních případech (což je většina) je obecně snaha o úpravu srdečního rytmu – tedy zrušení fibrilace síní a nastolení normálního (sinusového) rytmu. Tento zákrok se označuje jako kardioverze. V značné části případů k dochází samovolně (spontánní kardioverze), dále ji lze dosáhnout pomocí léků ovlivňujících vznik a šíření srdečního vzruchu (antiarytmik), což je označováno jako medikamentózní kardioverze, či elektrickým výbojem, tedy elektrickou kardioverzí. Elektrická kardioverze se provádí zejména při selhání pokusu o medikamentozní kardioverzi, při delším trvání arytmie či v případě, že nemocný arytmii netoleruje, hrozí srdeční selhání a nutné dosáhnout rychlého efektu. Před kardioverzí, zejména pokud arytmie trvala déle než 48 hodin, je nutné vyloučit přítomnost sraženin v srdečních předsíních, neboť po výkonu hrozí jejich vmetení do krevního oběhu. Alternativou je dostatečně dlouhé předléčení nemocného léky, které snižují srážlivost krve a přispívají k „rozpouštění“ sraženin (tedy pomocí antikoagulancií). Ty je nutno také podávat nějakou dobu po úspěšné kardioverzi. Elektrická kardioverze se provádí v krátkodobém uspání, neboť výboj je pro nemocného velmi nepříjemný.
V další fázi jde o udržení sinusového rytmu – tedy zabránění opakovaného záchvatu arytmie. To je důležité z hlediska předcházení možných komplikací – embolizace i srdečního selhávání. Zde se uplatňují tradičně a na prvním místě antiarytmika (zejména propafenon, amiodaron, sotalol, dronedaron, betablokátory). Léky jsou účinné asi u 70 až 80 % případů. Obecně se však s délkou trvání nemoci efekt antiarytmik snižuje. V poslední době se tak čím dál více uplatňují u nemocných s nedostatečným efektem léků další metody – katetrizační ablace či chirurgické řešení. Při katetrizačních metodách jsou k srdci přes cévy (po jejich napíchnutí v třísle či oblasti krku) zaváděny ohebné nástroje, které umožňují měření elektrické aktivity v srdci i aplikaci vysokofrekvenčního elektrického proudu cíleně do určitého okrsku tkáně. Zahřátí tkáně vede k jejímu zničení. Série aplikací takového proudu umožní elektricky izolovat oblasti, z nichž je nejčastěji arytmie spouštěna, což těmto vzruchům znemožní další šíření po srdci. Touto oblastí je především svalovina v okolí vyústění plicních žil do levé předsíně. Tento katetrizační výkon je složitější než katetrizační léčba jiných arytmií a dochází po něm k opakování fibrilace u 20 až 30 % nemocných. Podle potřeby je možné jej opakovat.[2] Během operace na otevřeném srdci (například při náhradě srdečních chlopní ci operaci srdečního by-passu je možné u pacientů s fibrilací síní provést sérii nářezů na síních, které rozruší dráhy krouživého vzruchu (procedura označovaná jako Cox-maze).[11]. Dnes se tato procedura provádí na většině kardiochirurgických pracovišť rutinně u většiny pacientů, kteří jsou operování z jiných důvodů. Výkon je prováděn nejčastěji pomocí radiofrekvenční energie nebo mražením - kryoablací, neboť takto provedená operace nabízí srovnatelné výsledky při menších komplikacích a kratší délce operačního zákroku.
U řady nemocných je výhodnější ponechat arytmii trvale (permanentní fibrilace) a pouze předcházet komplikacím. Jedná se především o pacienty starší, s dlouhodobým trváním záchvatovité formy, které postupně přestává reagovat na léky a vysoké dávky antiarytmik u těchto nemocných představují riziko komplikací, nebo se u nich již vůbec nepodaří kardioverzí obnovit sinusový rytmus, dále obecně starší pacienti, kteří arytmii vůbec nevnímají. Ponechání fibrilace síní u těchto nemocných je méně rizikové než snaha o udržení sinusového rytmu za každou cenu. V léčbě je pak nutné podávat léky, které zabraňují rychlé srdeční frekvenci tím, že ovlivněním atrioventrikulárního uzlu omezují převod vzruchů z předsíní na komory. Jsou to zejména léky ze skupiny betablokátorů, některé kalciové blokátory či digoxin. U části starších nemocných však i bez této léčby není srdeční akce zrychlená a pak není nutno je podávat. Dále je u nemocných s trvající fibrilací síní potřeba podávat léky ke snížení srážlivosti krve, aby se předešlo embolickým komplikacím. Je nutno zvážit riziko embolizace na jedné straně a riziko krvácení při protisrážlivé léčbě na straně druhé a podle toho nasadit účinnější léčbu antikoagulační, méně účinnou (ale také méně rizikovou) léčbu antiagregační či nemocné s velkým rizikem krvácení ponechat bez protisrážlivé léčby. K odhadu rizika se používá několik škálovacích systému. Z antikoagulancií se používá tradičně warfarin, nově také dabigatran nebo v injekční formě podávané nízkomolekulární hepariny. Z antiagregancií je to především kyselina acetylsalicylová (např. preparát Anopyrin).
U nemocných, u nichž se zjistila souvislost fibrilace síní s jiným vyvolávajícím onemocněním, je nutno řešit základní onemocnění. Také je nutné snažit se ovlivnit rizikové faktory onemocnění.
Prognóza
Nemocní s fibrilací síní mají dvojnásobně vyšší úmrtnost než srovnatelní nemocní se sinusovým rytmem. Prognóza může být podstatně ovlivněna léčbou.[12]
Reference
- https://www.techmed.sk/prevodovy-system-srdca/
- Archivovaná kopie. www.ikem-kardiologie.cz [online]. [cit. 2012-01-03]. Dostupné v archivu pořízeném dne 2012-01-16.
- Archivovaná kopie. www.cls.cz [online]. [cit. 2012-01-03]. Dostupné v archivu pořízeném dne 2012-04-10.
- 1. WATTIGNEY, WA., MENSAH, GA., CROFT, JB. Increasing trends in hospitalization for atrial fibrillation in the United States, 1985 through 1999: implications for primary prevention. Circulation, 2003, 108, p. 711-716
- http://books.google.cz/books?id=W9fIGb0a_ysC&pg=PA16&lpg=PA16&dq=fibrilace+s%C3%ADn%C3%AD+idiopatick%C3%A1&source=bl&ots=gMv0OqKC0N&sig=0rU1Lx4dS7TkWmhQEb9PX66m1w8&hl=cs&sa=X&ei=Sw8DT57JA8iG4gSYm6GEDw&sqi=2&ved=0CCQQ6AEwAQ#v=onepage&q=fibrilace%20s%C3%ADn%C3%AD%20idiopatick%C3%A1&f=false
- http://www.zdn.cz/clanek/postgradualni-medicina-priloha/epidemiologie-fibrilace-sini-od-framinghamu-po-dnesek-459516
- http://www.milostaborsky.cz/index.php?CTRL=article&id=12
- http://www.solen.cz/pdfs/int/2002/10/06.pdf
- https://www.techmed.sk/fibrilacia-predsieni/
- Archivovaná kopie. ekg.kvalitne.cz [online]. [cit. 2012-01-03]. Dostupné v archivu pořízeném dne 2011-12-11.
- http://www.zdn.cz/clanek/postgradualni-medicina-priloha/ablace-fibrilace-sini-459523
- http://www.kardiologickeforum.cz/pdf/kf_07_01_05.pdf%5B%5D
Externí odkazy
 Obrázky, zvuky či videa k tématu fibrilace síní na Wikimedia Commons
Obrázky, zvuky či videa k tématu fibrilace síní na Wikimedia Commons - www.techmed.sk/fibrilacia-predsieni/
Přečtěte si prosím pokyny pro využití článků o zdravotnictví.