Helicobacter pylori
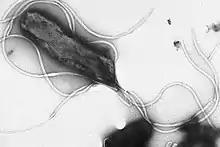
Helicobacter pylori (Hp) je baktéria ktorá infikuje organizmus človeka. Popri zubnom kaze patrí medzi najčastejšie infekcie vôbec. Je nesporulujúca, gramm-negatívna palička s charakteristickou spiriliformnou periodickosťou bunkovej steny. Je 2,5 – 5 μm dlhá a 0,5 – 1,0 μm široká. Na jej jednom konci sa nachádza 3 - 6 (30 μm) bičíkov, pomocou ktorých sa pohybuje.
Infekcia Hp patrí vo svete medzi časté, aj keď jej šírenie - cesty prenosu, nie sú celkom objasnené. Jej distribúcia závisí viac od socio - ekonomických ako od geografických faktorov. Vo vyspelých krajinách sa jej prevalencia udáva na 15-40 %, kým v krajinách rozvojových na 70-99 %. V Česku je to okolo 40 %. (údaj z r. 2003). Podľa údajov PSPHP (Pracovná skupina pre Hp), z r. 2003, je prevalencia infekcie Hp na Slovensku u dospelých 40-52 % a narastá od západu na východ krajiny. U detí je na Východnom Slovensku prevalencia infekcie Hp do 30%, údaje zo stredu a západu republiky nie sú k dispozícii. Vývoj prevalencie podľa údajov PSPHP v ostatných rokoch klesol pod 30 %.[1]
Patogenéza

Každá infekcia Hp spôsobuje histologicky zistiteľnú chronickú gastritídu rôzneho stupňa aktivity, s alebo bez klinického korelátu. Infekcia Hp je spojená s ďalšími ochoreniami. Je to však len jednosmerný vzťah – väčšina infikovaných Hp infekciou v priebehu života žiadnu z týchto chorôb nedostane. Táto skutočnosť vedie v poslednej dobe k opatrnosti v posudzovaní miesta Hp v organizme a nutnosti jeho paušálnej liečby za každú cenu.. Regionálne indikácie pre eradikáciu Hp sú pomerne rozdielne. Kým v Japonsku sa odporúča eradikovať takmer všetky skupiny pacientov, na Novom Zélande je eradikácia určená len pre vredovú chorobu a MALT lymfóm žalúdka (Mucosa associated lymphoid tissue).
Infekcia HP spôsobuje:
- v 100 % gastritídu, tá v 30-40 % dyspeptické ťažkosti a v 10-15 % duodenálny alebo žalúdkový vred, cca 1-2 % adenokarcinóm žalúdka
- príčinná súvislosť infekcie Hp so žalúdkovým vredom je 50-75 % a s duodenálnym vredom 95 %
- odhad - polovica ľudskej populácie je infikovaná Hp, je to druhá najčastejšia infekcia po Streptococcus mutans (zubný kaz).
Baktéria Hp má viacero vlastností, prostredníctvom ktorých sa v svojom prostredí presadzuje a z poznania ktorých vznikajú predpokladané väzby na extragastrické ochorenia. Najznámejšia je ureáza, ktorá dovoľuje jej prežívanie v kyslom prostredí žalúdka. Hp disponuje celou škálou oxygenáz, kataláz, hydrogenáz a ďalších enzýmov, ktoré sa zúčastňujú na oxidačno - redukčných cykloch. V Západnej Európe je 50-70 % kmeňov Hp nositeľom cag PAI (cag patogenicity island), ktorého časťou je gén CagA a ten pri sekrécii IV. typu kódovaním. vytvára vysoko účinný antigén CagA, ktorý sa dostáva do epiteliálnej bunky žalúdka, narušuje jej cytoskeletón a blokuje niektoré jej funkcie. Práve kmene s expresiou antigénu CagA sú v centre záujmu v súvislosti s extragastrickými prejavmi Hp. Pri infekcii Hp vzniká mnoho ďalších bakteriálnych a od hostiteľa závislých cytotoxických substancií včítane amoniaku, trombocyty aktivujúceho faktora (PAF), cytotoxínov a lipopolysacharidov (LPS), práve tak aj cytokinínov ako sú interleukíny (IL)- 1-12, tumor nekrózis faktor alfa (TNF(alfa), interferón gama (INF gama) a reaktívne kyslíkové radikály (ROS). K ním zaradíme aj vyššie uvedený neutrofily -aktivujúci proteín (NAP). Pri chronickej infekcii Hp, popri účinkoch na tráviaci trakt, ktoré sú známe a očakávané, môže dochádzať pravdepodobne cez produkciu Hp mediátorov k zmenám v celom organizme.

Potenciálna rola Hp infekcie v patogenéze extradigestívnych chorôb
Je založená na predpokladoch, že:
- lokálna Hp infekcia môže spôsobiť systémové efekty;
- chronická Hp infekcia žalúdkovej sliznice indukuje imunitnú odpoveď, ktorá zapríčiní ochorenia vzdialené od primárnej lokality;
- úspešná eradikácia Hp infekcie čiastočne alebo úplne zlepší extradigestívne ochorenia;
Extragastrické ochorenie sú nehomogénnou skupinou chorôb, na ktorých sa má podieľať infekcia s Hp. Spolu účasť Hp sa preukazuje ťažko najmä preto, že sa jedná obvykle o multifaktoriálne choroby. Prinajmenšom dve z nich, familiárna trombocytopénia a sideropenická mikrocytová anémia, boli priradené k 1. skupine chorôb s definitívnym dôkazom etiológie Hp, ktoré sa odporúčajú v každom prípade od Hp eradikovať na základe Maastrichtskému konsenzu III. z roku 2005[2] K novšie skúmaným ochoreniam, ktorých priebeh by eradikácia Hp mohla zmeniť patria astma bronchiálna, alergia a obezita. Skupina extragastrických chorôb zahŕňa tiež kardiovaskulárne, kožné, auto imúnne, hepatálne, hematologické choroby, diabetes mellitus, pediatrické ochorenia (syndróm náhlej smrti novorodenca, retardácia restu), extragastrický MALT-type lymfóm a pankreatický i kolorektálny karcinóm.
Alergické ochorenia a bronchiálna astma
V ostatných rokoch zaznamenávame dramatický nárast alergických ochorení a astmy, kým prevalencia infekčných chorôb spájaných s Hp klesá. Tento nárast alergie je vo vyvinutých krajinách nepriamo úmerný prevalencii infekcie Hp a to zvlášť u kmeňov s expresiou CagA.(Cytotoxin-associated antigen). To podporuje domnienku, že infikovaním baktériou Hp s CagA +, sa redukuje risk alergických ochorení. Vysvetlenie tohto stavu je predmetom štúdií, keďže zatiaľ nepoznáme mechanizmus, či zákonitosti, ktoré k nemu vedú. V poslednej dobe sa objavili možné mechanizmy v inverznom vzťahu infekcie Hp a alergie. Alergické reakcie sú riadené cez T-bunkovú populáciu, ktorá produkuje T-helper typ 2 (Th2) cytokiníny a inhibuje Th1 odpovede. Hp infekcia aktivuje Th1 imunitnú odpoveď sliznice a Hp neutrofily - aktivujúci proteín (NAP), ktorému sa v tomto procese prisudzuje dôležitá úloha. Inhibícia Th2 odpovede preventívnou akumuláciou eozinofilov a vzostupom sérového IgE, bola demonštrovaná na myšacom modeli alergickej astmy. Vo svetle týchto zistení je NAP považovaný za kandidáta vakcinácie ako preventívnej stratégie liečby alergických chorôb a práve NAP môže byť kritickou molekulou Hp, ktorá zlepšuje priebeh alergií.Na záver možno dodať, že vývoj mikrobiálnych vakcín s obsahom NAP a ich používanie by mohlo mať dvojaký efekt:
- prevencia proti infekcii Hp
- prevencia vzniku alergických chorôb a astmy
Hp a obezita
Podobne ako alergické ochorenia a astma sa vo vyvinutých krajinách lavínovite šíri aj obezita. Medzi zvažované príčiny patrí popri zmene v stravovacích návykoch aj infekcia Hp. Infekcia s Hp vedie ku chronickej aktívnej gastritíde u každého infikovaného a tým k zvýšeniu produkcie gastrických hormónov, ktoré okrem iného regulujú aj chuť a príjem jedla. Hp infekcia spôsobuje pokles cirkulujúceho ghrelínu cez redukciu ghrelín produkujúcich buniek žalúdka (G-bunky) a k zvýšeniu gastrického leptínu. Po eradikácii Hp zvýšená chuť do jedla, (ktorá bola podkladom k úvahe o súvise obezity a infekcie Hp), sa spája s normalizáciou počtu G-buniek v sliznici žalúdka a tým aj upravenou hladinou ghrelínu. Nádeje na preukázanie obezity ako príčiny infekcie Hp a hlavne zvýšeného príjmu potravy po eradikácii Hp sa zatiaľ nenaplnili.
Helicobacter pylori a imunitný systém
Výsledný stav organizmu človeka vzniká ako súhrn vlastnosti Hp a individuálneho imunogenetického pozadia jedinca. Baktéria Hp patrí medzi najčastejšie infekcie u ľudí vôbec, vyznačuje sa etnickým tropizmom. Je známa jej koexistencia s človekom po milióny rokov. Má fylogenetickú i ontogenetickú mutačnú schopnosť – prežiť v prostredí s nízkym pH, pre ostatné baktérie vražednom. Vyvoláva v žalúdku chronickú infekciu a chronický zápal sliznice. Až 70-80 % infikovaných nemá ťažkosti, spontánna eliminácia je vzácna. Infekcia prirodzene vyvoláva systémovú a lokálnu imunitnú odpoveď.
Klinický obraz infekcie Hp
Klinický obraz infekcie Hp je najčastejšie nemý. Príznaky sú veľmi zriedkavé a plne závislé od základnej choroby, pri ktorej sa infekcia vyskytuje. Rovnako to je aj u príznakov komplikácií infekcie Hp.
Diagnostika H. pylori
V diagnostike si ubránili svoje postavenie ako metódy voľby dychový test s ureou značenou C13 a test antigénu Hp v stolici. Pre niektoré situácie je rezervovaný sérový test na protilátku IgG Hp, a to najmä v oblastiach s vysokou premorenosťou infekcie Hp. V uplynulom období pribudli nové neinvazívne testy antigénu Hp v moči. Svojou vysokou senzitivitou a špecificitou 90 resp. 82 %, sú vhodné na diagnostiku do prvej línie starostlivosti.
Diagnostika sa delí na:
Invazívnu
- Mikroskopia
- Ureázový test
- Kultivácia
- Histológia
Neinvazívnu
- Dychový test
- Vyšetrenie stolice
- Vyšetrenie séra
- Vyšetrenie moča
Ureázový dychový test s 13C (UBT – urea breath test)
- založený na princípe metabolizmu urey mikroorganizmami
- pacient vypije v nápoji ureu označenú izotopom 13C
- po určitom čase sa stanoví koncentrácia izotopu vo vydýchnutom vzduchu
- koncentrácia je vysoká, len ak je v žalúdku prítomná ureáza produkovaná H.pylori, ktorá rozloží ureu
- falošne negatívne výsledky: kmene HP produkujúce málo ureázy, užívanie ATB, bizmutu, PPI a H2RA
Detekcia antigénu Hp v stolici
- rýchly test, založený na báze imunochromatografie monoklonálnych protilátok v stolici
- Špecificita 98 %, senzitivita 94 %
- Výsledok je pozitívny už v iniciálnych štádiách infekcie Hp
- Vhodný na prvotnú diagnostiku, monitorovanie úspešnosti eradikácie a diagnostiku reinfekcie
- Nevýhoda - ako pri všetkých neinvazívnych testoch – nevidíme do žalúdka
Hp sérológia
- Sérologický test má vysokú (>90 %) špecificitu, ale malú senzitivitu
- Je založený na kvantifikácii protilátok proti Hp v triede imunoglobulínu G pomocou imunoabsorpčného vyšetrenia
- Je užitočný pri novoinfikovaných pacientoch, ale nie je dobrým testom na sledovanie pacientov po eradikačnej liečbe, pretože výsledok neznamená prítomnosť infekcie Hp.
- Titer protilátok môže ostať zvýšený aj dlhý čas po eradikácii
- Počet falošne pozitívnych výsledkov vekom stúpa
- Stanovenie protilátok IgAHp nie je pre klinickú prax vhodné a navrhujeme zdravotným poisťovniam pozastaviť úhradu tohto testu
Sérológia Hp u detí
- Sérologické vyšetrenie anti-Helicobacter pylori IgG
- Vysoká špecificita a nižšia senzitivita má lepšiu koreláciu s aktívnou infekciou u dospelých ako u detí
- U detí je senzitivita 69 %, špecificita 78 %, ale pozitívna prediktívna hodnota 31 %
- Hladiny protilátok pretrvávajú po liečbe dlhú dobu (6-12 mesiacov)
- Test je najužitočnejší, keď je výsledok negatívny a vylučuje prítomnosť Hp
- Pre svoju nízku pozitívnu prediktívnu hodnotu nie je odporúčaný pre deti
Efekt eradikačnej liečby je treba vždy overiť (a to najskôr za 28 dní po ukončení liečby). K overeniu úspešnosti eradikácie Hp je najvhodnejší dychový test s 13C-ureou, test na antigény v stolici alebo v moči. Je možné použiť tiež rýchly ureázový test alebo mikroskopické vyšetrenie Hp z endoskopicky získanej bioptickej vzorky, ak je gastroskopia medicínsky indikovaná. Je potrebné odoberať najmenej dve vzorky (zo zóny s najvyšším výskytom Hp).
Liečba
Cieľom Hp eradikácie je redukcia recidív vredov a ich komplikácií, a možno rakoviny žalúdka. Týka sa to aj pacientov s potrebou dlhodobej liečby NSAID, ktorí by mali byť testovaní na Hp. Testovanie sa týka aj 1. stupňových príbuzných s vredom žalúdka, s MALT lymfómom žalúdka a pacientov po operácii žalúdka pre včasný karcinóm. Cieľom odporúčaní je zjednotiť manažment infekcie H. pylori na Slovensku. Stále platí zásada: „Liečme všetkých pacientov, ktorých testujeme ako pozitívnych, netestujme pacientov, ktorých sa nechystáme liečiť “.
European Helicobacter Pylori Study Group odporúčala na stretnutí reprezentantov národných spoločností, špecialistov, praktických lekárov a významných expertov v Maastrichte v r. 2000 a 2005 nasledujúcu 7 dňovú liečbu:[2]
I. línia liečby: trojkombinačná liečba
- PPI (Omeprazol 2 x 20mg, alebo Lanzoprazol 2x30mg)
- Klaritromycín 2 x 500mg alebo Azitromycín 1x500mg - 3dni
- Amoxicilín 2 x 1000mg (v prípade alergie na amoxicilín, Metronidazol 2x500mg)
I. a II. línia liečby: štvorkombinačná liečba
- PPI
- Bizmut subsalicylát 4x 120mg
- Metronidazol 3 x 500mg
- Tetracyklín 4 x 500mg, resp. Doxycyklín 2x100mg
I. a II. línia liečby sú rovnocenné možnosti. V odôvodnených prípadoch je možné eradikačnú liečbu predlžiť na 10 resp. 14 dní.
Liečebné kombinácie schválené PSHSP pre liečbu na Slovensku:
I. línia liečby: trojkombinačná liečba
- 1. možnosť - 7 dní
- PPI (Omeprazol 2 x 20mg, alebo Lanzoprazol 2x30mg
- Klaritromycín 2 x 500mg, resp. 3dni Azitromycín 1x 500mg
- Amoxicilín 2 x 1000mg
- 2. možnosť - 7 dní
- PPI (Omeprazol 2 x 20mg, alebo Lanzoprazol 2x30mg)
- Metronidazol 3 x 500mg
- Amoxicilín 2 x 1000mg
- 3. možnosť - 7 dní
- PPI (Omeprazol 2 x 20mg, alebo Lanzoprazol 2x30mg)
- Metronidazol 3 x 500mg
- Klaritromycín 2 x 500mg, resp. 3dni Azitromycín 1x 500mg
I. a II. línia liečby: štvorkombinačná liečba
- Predlženie zo 7-10 dní, na 10-14 dní
- PPI (Omeprazol, Lanzoprazol)
- Bizmut subsalicylát 4x 120mg
- Metronidazol 3 x 500mg
- Doxycyklín 1x 100mg - (vzhľadom na nedostupnosť Tetracyklínu na Slovensku)
Najčastejšou príčinou zlyhania eradikačnej liečby je nedostatočná „compliance“ pacienta. Gastrointestinálne vedľajšie príznaky ako hnačka, kŕče, nafukovanie, patria medzi časté vedľajšie účinky eradikácie Hp troj aj štvorkombináciou liekov. Druhou najčastejšou príčinou je rezistencia baktérie na antibiotiká. Po prvom zlyhaní je vhodné, a pri zlyhaní druhého eradikačného pokusu je nutné, odobrať bioptické vzorky žalúdkovej sliznice za účelom stanovenia citlivosti na antibiotiká. Ďalšia liečba sa riadi výsledkami citlivosti a aktuálnou hladinou rezistencie v regióne.
Indikácie eradikácie Hp sme rozdelili do troch skupín:
- liečba je v každom prípade indikovaná (sila dôkazov je vysoká - I,a - doložených 10 metaanalýz a za hlasovalo viac ako 80 % expertov)
- liečba podmienená, je odporúčané postupovať individuálne (sila dôkazov je nižšia - II,b a menej)
- liečba nie je odporúčaná (sila dôkazov je nízka, alebo sa jedná o kazuistiky, či len názor jednotlivých expertov - III - V,c a menej)
Indikácie pre eradikačnú liečbu
- 1. skupina:
Duodenálny, gastrický peptický vred
Eradikácia Hp je indikovaná vo všetkých štádiách ochorenia (aktívne, neaktívne, s komplikáciami či bez nich, stavy po operácii pre vredovú chorobu).
Rakovina žalúdka
eradikovať aj stavy po resekcii žalúdka pre Ca. Je vhodné testovať a liečiť pokrvných príbuzných 1. generácie. Hp je podľa WHO definovaný karcinogén 1. triedy
MALT lymfóm žalúdka
eradikácia je liečbou voľby, aj stavy po resekcii, chemoterapii. Je potrebné testovať a liečiť aj pokrvných príbuzných 1. generácie
Atrofická gastritída s histologickými abnormalitami
Eradikácia obvykle zvráti histologické abnormity typu intestinálnej metaplázie a dysplázie.
Mikrocytová sideropenická anémia nejasnej etiológie po dif. dg vyšetrení s negatívnym výsledkom a vyčerpaní všetkých diagnostických možností
Eradikácia je indikovaná. Možné mechanizmy vzniku sideropenickej anémie pri infekcii Helicobacter pylori: Znížená resorpcia železa pri vývoji atrofickej gastritídy, zníženie sekrécie HCl. znížená prítomnosť kyseliny askorbovej v žalúdkovej šťave, zníženie resorpcie železa, zvýšenie hladiny laktoferínu v sliznici žalúdka (väzba železa), zvýšená utilizácia železa baktériou (rastový faktor pre Helicobacter pylori)
Idiopatická trombocytopenická purpura
Autoimunitné ochorenie s tvorbou autoprotilátok proti povrchovým glykoproteínom (GP IIb – IIIa, GP Ib - IX, GP Ia – IIa) trombocytov, ktoré vedie k deštrukcii a zníženiu počtu trombocytov. Pri HP pozitivite eradikácia má byť liečbou prvej voľby
U 50% pacientov dochádza ku kompletnej alebo parciálnej remisii a signifikantnému zvýšeniu počtu trombocytov po úspešnej eradikácii HP. Eradikácia môže byť efektívna aj u refraktérnej AITP po splenektómii. U detí je prevalencia AITP a súčasná infekcia HP menej častá ako u dospelých, eradikačná liečba je indikovaná.
- 2. skupina:
Pacienti pred dlhodobou liečbou NSAID
je potrebné testovať na infekciu Hp a pozitívnych preliečiť, čim znížime riziko výskytu ulcerácií v hornom GITe. Hp a nesteroidné antiflogistiká a acylpyrín sú navzájom nezávislými rizikovými faktormi pre vznik peptického vredu. Eradikáciou sa eliminuje jeden z nich.
Želanie pacienta
Maastrichtský konsenzus 2 z roku 2000 odporúča eradikáciu Hp u funkčnej dyspepsie ako vhodnú s odôvodnením, že časť chorých (zhruba 10 %) môže z eradikácie profitovať. Údaje v literatúre sú rozporuplné. Ak sa v inej kapitole odporúča eradikácia aj v prípade, že si ju pacient želá, sú to práve pacienti s funkčnou dyspepsiou, ktorí si ju želajú najčastejšie.
Refluxová choroba pažeráka
Eradikácia Hp je indikovaná u pacientov, ktorí budú dlhodobo liečení s PPI. Paušálnu eradikačnú liečbu pacientov s refluxovou chorobou bez vredu neodporúčame.
Funkčná dyspepsia
Eradikácia Hp nie je indikovaná. Eradikáciu možno realizovať s prihliadnutím na želanie pacienta.
Cirhóza pečene
Eradikácia Hp je indikovaná len po individuálnom posúdení pacienta.
- 3. skupina:
Diabetes mellitus 1. typu
Eradikácia Hp nie je indikovaná.
Kožné ochorenia
Eradikácia Hp nie je indikovaná. Kožné ochorenia (rosacea, urticaria, alopecia areata) - patria k častým indikáciám na liečbu Hp, napriek chýbajúcim klinickým štúdiám o jej oprávnenosti. Liečba sa tu opiera o jednotlivé kazuistiky a liečbu kožných príznakov (orofaciálny exantém), nie liečbu ochorení. Pozornosť je zameraná na hlavne na infekčný typ urtiky, u ktorého by eradikácia Hp možno mohla priniesť zlepšenie (Malfertheiner, Štokholm ,2010) ale jednoznačné odporúčanie zatiaľ chýba.
Ostatné extraintestinálne ochorenia
[3] Eradikácia Hp u extraintestinálnych chorôb nie je indikovaná.
Prognóza
Prognóza pacientov s infekciou Hp je dobrá. Liečba je potrebná asi u 1 % infikovaných. V prvom slede sa vylieči až 80 % pacientov. Sekvenčnou liečbou sa dosahujú výsledky aj na 90 %. Asi u 10 % pacientov pretrváva pozitivita aj po opakovanej liečbe. Títo vyžadujú kontrolný režim pod vedením gastroenterológa.
Referencie
- Bunganič, Ivan; Ohlasová, Daniela: Odporúčanie pre diagnostiku a liečbu Helicobacter pylori, Interná medicína 2009;9.(10);
- Helicobacter.org: The Vienna Academy of Postgraduate Medical Education and Research
- Malfertheiner, Peter; Bornschein, Jan; Selgrad Michael (2010): Role of Helicobacter pylori infection in gastric cancer pathogenesis: A chance for prevention, Journal of Digestive Diseases, 11: 2–11. doi: 10.1111/j.1751-2980.2009.00408.x
Iné projekty

